当院の無痛分娩(2024年2月現在)
無痛分娩の利点は、「痛くないお産」です。「痛くない」ことにより、産後の回復は早いと言われています。そして、お産に対する恐怖や痛かった記憶が少なくなることから、次の妊娠への前向きな気持ちが芽生えることもあります。この快適性が、利点の主要な部分と考えられています。
無痛分娩の導入条件
診療上の責任が明確であること
無痛分娩を担当する医療スタッフの技術的水準が担保されていること
必要な設備、医療機器等が整備されていること
担当する医療スタッフが認識を共有した上でチームとして対応できること
無痛分娩に関する十分な説明が患者様に対して行われること
当院での分娩における鎮痛は、陣痛が発来して子宮口が5~6cm開大するまでは、通常の鎮痛剤(麻薬)を用います。それでも充分な鎮痛が得られない場合は、硬膜外麻酔ないし脊椎麻酔を用います。
実施に際しては、事前に担当医師が説明し同意文書を作成しています。
スタッフ一同、母体と胎児の安全を担保したうえで快適な分娩、ご家族の心配を最小限にした分娩をお手伝いさせていただきます。
詳しくは担当医にご相談ください。
分娩様式
計画分娩は行っておりません。自然陣痛が起こっていて、全身状態が良好と判断され、自然分娩出来る可能性が高いと判断された患者様に対して夜間や休日にかかわらず、対応しています。但し、あまりにも分娩進行が早い患者様に対しては、出来ない場合もあります。
麻酔方法
硬膜外麻酔、ないし脊椎麻酔を用います。
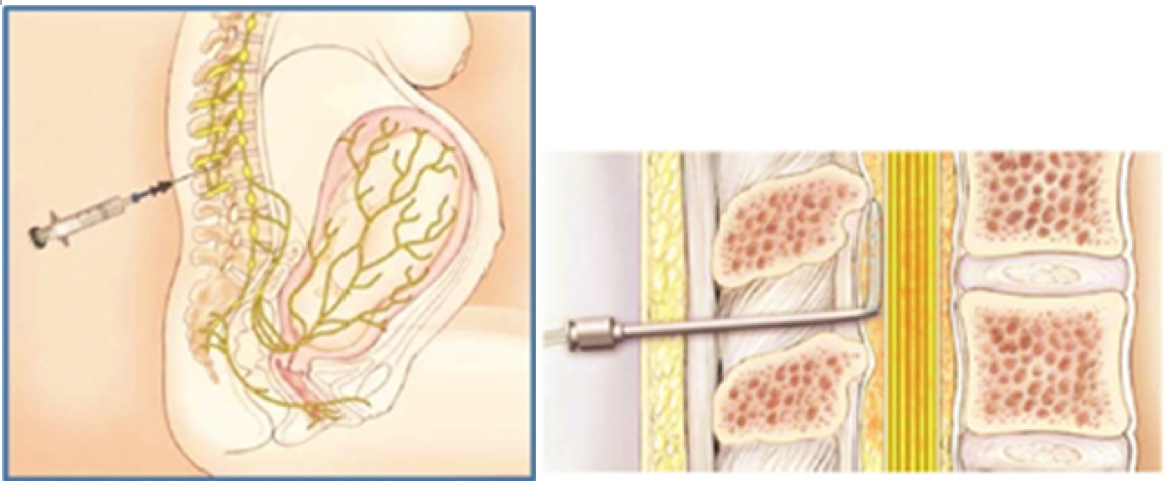
実際の方法
妊娠10か月に入る時期に血液検査、心電図検査、止血検査を行います。
分娩監視を開始し、胎児心拍のモニタリングをおこないます。
麻酔開始前に、低血圧予防のため、点滴(細胞外液)します。
麻酔を行います。
充分な陣痛が得られない場合は、患者様の同意の上、陣痛促進剤を点滴で開始します。
副作用
低血圧症
一過性の胎児心拍の低下(問題にならないことが殆どです)
尿が出にくい。
かゆみ
体温上昇
産後の創部(会陰部)痛を強く感じる。
ごく稀に、頭痛、原因不明の神経障害、局所麻酔中毒、硬膜外血腫、全脊髄くも膜下麻酔
禁忌(以下は、殆ど基幹病院へ母体搬送となります)
感染:穿刺部位感染、敗血症
出血傾向:血小板減少、凝固異常、抗凝固療法中
心血管系:大動脈弁狭窄、閉塞性肥大型心筋症
中枢神経系:多発性硬化症
循環動態不安定:高度の脱水、出血
無痛分娩の費用
費用は、『5~10万円』です。













